■行政トピックス
1.高齢者医薬品適正使用検討会 5月7日
療養環境別に処方見直しの留意点提示へ
厚労省医薬・生活衛生局は5月7日の高齢者医薬品適正使用検討会に、昨年度作成した総論編指針に続き、今年度、追補という形で作成する詳細編のコンセプト案を提示した。それによると、詳細編は、外来・在宅医療など患者の療養環境別に処方見直しのタイミングや留意点、多職種連携の役割などを示すことになった。
高齢化が急速に進展する中で、多病かつ重症患者が多い高齢者で、多剤投与による薬物有害事象のリスク増加、服薬過誤、服薬アドヒアランスの低下など「ポリファーマシー」が深刻化している。これに対応するため、同局は検討会を発足し、17年度は指針(総論編)、18年度は「疾患別もしくは療養環境別の指針(詳細編)」と、2段階で作成に取り組むこととした。
パブコメを終えた総論編では、ポリファーマシーが形成される典型例として、(1)新たな病状が加わる度に新たな医療機関または診療科を受診。それぞれ2剤、3剤の処方でも足し算的に積み重なる (2)新たな病状を薬剤で手当てしていくと、薬物有害事象に薬剤で対処し続ける処方カスケードと呼ばれる悪循環に陥る可能性がある-の2例を提示。
こうしたケースに対して「かかりつけ医による診療が開始された際に薬剤の処方状況全体を把握すること、または薬局の一元化などで解消に向かうことが期待されている」とした。
また、「高齢者で汎用される薬剤の基本的な留意点」として、▽催眠鎮静薬・抗不安薬▽抗うつ薬▽BPSD治療薬▽高血圧治療薬▽糖尿病治療薬▽脂質異常症治療薬▽抗凝固薬▽消化性潰瘍治療薬▽消炎鎮痛薬▽抗微生物薬▽緩下薬▽抗コリン薬-を取り上げ、例えば、ベンゾジアゼピン系抗不安薬について、「可能な限り使用を控える」などと明記した。
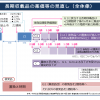
5月7日の検討会での厚労省の説明によると、今年度作成する詳細編は、患者の療養環境別に「外来・在宅医療(特別養護老人ホームを含む)」、「慢性期・回復期等入院医療(地域包括ケア病棟を含む)」、「その他の療養環境(療養病床、老健施設を想定)」の3つに大別して、それぞれの処方について、▽見直しのタイミング▽見直しの留意点▽多職種連携の役割▽入退所時など療養環境間を移行する際の引き継ぎ・連携の留意点-などを記載する。なお、急性期入院については、すでに総論編で読み込んでいることから、詳細編で対応することはしない。
さらに別添として、総論編に盛り込んだ薬剤の留意点の追加として、認知症、骨粗鬆症、呼吸器(COPD)、がん・緩和医療などにおける留意事項をまとめることとした。また、参考情報として「多病の患者における処方見直しの事例の例示集」の作成も検討することとした。
■セミナー便り
1.条件付き早期承認制度創設に「思った以上の反響」
-厚労省:山本史医薬品審査管理課長-
厚労省医薬・生活衛生局医薬品審査管理課の山本史課長は4月18日、CPhIジャパンの講演で、昨年10月に創設した医薬品の条件付き早期承認制度に関し「開発中の話で品目の公表をしていないので具体的にどのくらいとは申し上げられないが、私が思っていた以上に皆さんに関心を頂いている」と手応えを語った。
医薬品の条件付き早期承認制度とは、患者数が少ないなどの理由で検証的臨床試験が実施困難な場合や長期間を要するものに関し、検証的臨床試験以外の臨床試験などで一定程度の有効性と安全性を確認した上で早期に申請し承認を得るもの。承認条件として市販後に有効性および安全性を再確認することが付与される。
対象品目について山本課長は「オーファンだけに限らず、色々な分野で活用可能な制度ではないかと思っている。もしかしたらワクチンもあり得るし、がんの遺伝子に着目した治療薬で臨床試験が実施しにくいものも候補に上がり得る」と語った。その上で「活用できる範囲は皆さんの提案によって変わってくるので、皆さんからのアプローチにも期待したい」とした。市販後の有効性および安全性の再確認に関しても「リアルワールドデータなども十分に活用していくことも想定しているので、承認条件でどのようなことを行うか開発の段階からPMDAや行政に提案していただくのがよい」とした。
講演では4月から本格運用を開始した医療情報データベースMID-NETにも触れ「MID-NETや色々なデータベースを色々なプロセスの中で活用することにもぜひ挑戦していただきたい。世界中でリアルワールドデータをどう使いこなすか、どう使ってそこから何を見いだすかというのが潮流になってきている。データベースの情報からシグナルを見つけ出して、それを安全対策に用いるないしは開発に用いるという、使うノウハウが、これから勝ち残っていくために求められる時代になってきている」とした。
■セミナー便り
2.費用対効果評価論議に苦言、「名を借りた薬価算定ルール」
-帝京平成大学薬学部:白神誠教授-
帝京平成大学薬学部の白神誠教授は4月19日、CPhIジャパンの講演で18年度の薬価制度の抜本改革について「多くの企業に影響があったが、一番大きな影響は、今後どうなるか分からないということだろう。今回の制度改革は、とても安定的なものとは思えないので、今後の予見性が非常に難しいのではないか」と話した。
講演では18年度の薬価算定ルールの変更点を解説した。その中で白神教授は費用対効果評価のあり方について問題点を指摘。「そもそも費用対効果評価に用いる数字は確率分布だ。それに基づいて得られるICER(増分費用効果比)も確率分布になる。厚労省のICERや費用対効果評価の考え方はこれが一点として求められるという前提で色々なことを進めている。そもそも費用対効果評価とは違うルールを用いているということになる」と強調。その上で「今後さらに進むとしたら、どんどん本来の費用対効果評価とかけ離れた、費用対効果評価という名を借りた新しい薬価算定ルールが拡大していくのかもしれない。その時にはもう費用対効果評価と呼ぶべきではないのだろうという感じがする。諸外国では保険を適用するかどうかで使う。90%以上で閾値を超えるので保険の対象にしないという議論ができるが、一点の薬価を決めるのは不可能な話だと思う」とした。
医療費抑制策に関しては「国が言っているのは医療費の国庫負担の伸びを抑えるということだ。国庫負担を増やせない、かつ医療費全体が伸びるのであれば、患者負担を増やすメニューしかあり得ない。ただし、皆保険は強制的に保険料を徴収しているので、被保険者が恩恵を感じないと保険料を払うモチベーションが下がる。今後あり得るとしたら、保険外併用療用の拡大ではないかと思う」と指摘。「高額な薬剤は保険から外して、残りの部分は、保険外併用療用とする。そうなるとそれを負担するのは大変なので、民間保険を活用するのではないだろうか。この保険外にするかというところに費用対効果評価を使うのはあり得る」と述べた。加えて未病の段階に使用し将来の医療費を削減できる薬剤や治療法は保険者が患者負担の一部を負担してもいいのではないかとした。